Роль небулайзеров в терапевтической практике А.Р.Татарский, Е.В.Бобков, С.Л.Бабак РГМУ, 2ФГу НИИ пульмонологии Росздрава, Москва
Современная стратегия медицины XXI в. в лечении заболеваний органов дыхания связана с внедрением в широкую терапевтическую практику разнообразных высоко-эффективных "ингаляционных технологий" [5]. Наиболее частыми формами доставки лекарственных препаратов в легкие являются дозированные аэрозольные ингаляторы (ДАИ), ДАИ, активируемые вдохом пациента, порошковые ингаляторы (ПИ) и небулайзеры.
Широкое применение в медицине небулайзеры получили лишь в последние десятилетия. Если производство и применение ДАИ и ПИ строго регламентировано (хотя и существует немало сложностей в их применении), то небулайзеры на рынке медицинского оборудования, как правило, продаются отдельно от ингаляционных препаратов. Доставка лекарственного препарата в легкие в десятки раз различается в зависимости от типа выбранного врачом (или больным) ингаляционного устройства.
Наиболее часто для ингаляционной терапии используются современные бронходилататоры (сальбутамол) и глюкокортикоиды (пульмикорт) при лечении обструктивных заболеваний легких (бронхиальная астма, хроническая обструктивная болезнь легких - ХОБЛ, эмфизема), а также антибиотики (тобрамицин, пентамидин) в терапии острых и хронических инфекций (муковисцидоз, бронхоэктазы и др.)
Целью настоящей статьи является ознакомление врачей общей практики с основными условиями успешного использования небулайзерной терапии и критериями подбора небулайзера.
Небулайзерная терапия - метод ингаляционной терапии, использующий эффект преобразования жидких форм лекарственных препаратов в мелкодисперсный аэрозоль (в переводе с латинского "nebula" - туман или облако). Это может достигаться под действием газовой струи (воздух, кислород) или путем увеличения кинетической энергии раствора (ультразвуковые кавитаторы).
Небулайзер - устройство для продукции "небулы" (тумана) - впервые был предложен J.Sales- Girons (Париж, 1859) для ингаляции паров смол и антисептиков для лечения больных туберкулезом. Современные небулайзеры не похожи на своих предшественников, однако надежно выполняют основную функцию - дозированную продукцию аэрозоля из раствора лекарственного препарата. В настоящее время в зависимости от вида энергии, превращающей жидкость в аэрозоль, различают три основных
Компрессорные небулайзеры отличаются друг от друга техническими характеристиками компрессора и строением небулайзерной камеры. Одной из последних разработок является небулайзерная камера с технологией V.V.T. (технология виртуальных клапанов). Использование такой камеры исключает вероятность утери и деформации клапанов при многократной обработке, а также создает оптимальный воздушный поток компрессора для детей, ослабленных и пожилых людей.
По мнению ряда авторов, компрессорные и ультразвуковые ингаляторы мало отличаются по характеристикам аэрозоля и потерям лекарственного препарата, хотя в каждом случае следует внимательно изучать информацию производителя и показания к применению, а также принимать во внимание постоянные исследования в этой области ведущих производителей и появлению новых видов небулайзеров, в частности - электронносетчатые небулайзеры с технологией V.M.T. (технология вибрирующей сетки), которые имеют принципиальные отличия в работе и качестве продуцируемого аэрозоля. Более того, применение электронно-сетчатых небулайзеров позволяет распылять стероидные суспензии, сохраняя при этом стабильность лекарственных препаратов [7]. Компактные размеры, закрытый тип небулайзерной камеры и бесшумность в работе позволила эффективно применять их в педиатрической практике и у пациентов ведущих активный образ жизни.
Определение размера частиц небулайзера
Размер аэрозольных частиц имеет принципиальное значение при их перемещении в пространстве [3]. Это можно продемонстрировать на примере воды. Известно, что большие частицы (например, капли дождя) падают с высокой скоростью, в то время как мелкие частицы (туман) практически не движутся. Причина заключается в том, что скорость движения частицы зависит от соотношения сил гравитации и сопротивления среды (воздуха). Последнее определяется площадью поверхности частицы. Мелкие частицы характеризуются низким отношением площади поверхности к объему частицы, поэтому сила сопротивления воздуха для них будет больше, а скорость перемещения, соответственно, низкой. Следовательно, чтобы оценить подвижность частиц ингаляционного аэрозоля в воздушной среде, должны быть тщательно изучены их размеры. Однако эта задача неимоверно сложна, во-первых, потому что сами частицы небольшие, а во-вторых, многие из них содержат летучие вещества (например, воду), благодаря которым размеры частиц при перемещении изменяются. Например, если нажать на клапан дозированного ингалятора ДАИ, то в течение короткого времени будет заметно "облачко" аэрозоля, которое довольно быстро исчезнет. Для ПИ разнообразие форм частиц еще больше осложняет оценку их истинных размеров.
Облако аэрозоля характеризуется средним размером частиц (так называемый масс-медианный аэродинамический диаметр - MMAD, то есть Mass Median Aerodynamic Diameter) и стандартным отклонением (GSD - Geometric Standart Deviation). Средний размер частиц у большинства как компрессорных, так и ультразвуковых ингаляторов составляет 3-4 мкм [4]. Показатель GSD отражает, насколько размеры частиц отличаются от величины MMAD. Если облако аэрозоля содержит частицы, размеры которых варьируют от 1 до 10 мкм, то величина GSD будет высокой. Если же все частицы будут примерно одинакового размера, то GSD приближается к 1.0. Облако аэрозоля с GSD от 1.1 и менее определяется как монодисперстное. Если аэрозоль имеет частицы двух или более доминирующих размеров, то их называют полидисперстными.
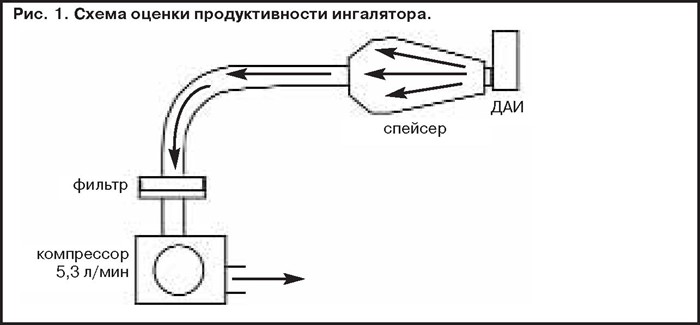
Оценить количество продуцируемого небулайзером аэрозоля можно при помощи обыкновенного фильтра, на котором частицы осаждаются и изучаются химическими методами (рис. 1). Однако в этом случае не ясно, как эта масса вещества будет распределена среди частиц, поскольку несколько больших частиц могут иметь ту же массу, что и миллионы маленьких.
На характер распределения частиц аэрозоля в легочной ткани влияют три главных фактора: размеры частиц, тип дыхания и состояние (возраст) легочной ткани. Среди них легче всего контролировать размеры частиц вдыхаемой смеси. Более крупные частицы аэрозоля (>5 мкм) оседают в центральных дыхательных путях. Это свойство частиц используется, например, при лечении больных грибковыми поражениями легких (доставка амфотерицина). Более мелкие частицы (<5 мкм) оседают в периферических отделах дыхательных путей, что оказалось важно, например, для эффективного лечения пневмоцистной пневмонии (доставка пентамидина) и др. Для оценки размеров частиц в настоящие вермя используется несколько подходов.
Самый старый метод измерения размера частиц - аэродинамический - основан на столкновении и задержке их на пластинах так называемого "каскадного импактора". Столкновение частиц определенного диаметра с соответствующей пластиной прибора зависит от скорости воздушного потока и изменения траектории их движения (рис. 2). С учетом этих параметров и моделируются приборы с разным набором пластин (от 2-3 до 7-8), их особой геометрией, потоком рабочего газа, точками (cutt-off point) разделения размеров частиц и т.д. "Золотым стандартом" считается каскадный импактор типа Andersen (ACI) с 8 пластинами в комбинации со стандартной трубкой (стандарт USP/EP), через которые подается воздух потоком от 30 до 60 л/мин. Трубка моделирует верхние дыхательные пути, имеет при этом изгиб в 90° и внутренний диаметр 17,3 мм. Все большие частицы (>10 мкм) оседают в этой трубке по инерции. Более мелкие частицы непосредственно поступают в каскадный импактор, состоящий из ряда пластин с уменьшающимися эксцентрично расположенными отверстиями, так, что воздух следует в импакторе по изогнутой траектории. Известно, что поток воздуха движется быстрее через меньшее отверстие. Скорость частиц аэрозоля увеличивается при прохождении каждого этапа, на пластинах последовательно осаждаются самые крупные из оставшихся частиц до тех пор, пока, наконец, не будут депонированы все исследуемые частицы. После прибор демонтируется и содержание вещества на каждой из пластин измеряется методом высокоэффективной жидкостной хроматографии (ВЭЖХ) или хемилюминесценции. Большим преимуществом этого метода является то, что на каждой из пластин измеряется реальное содержание лекарственного препарата, хотя
для этого и когда требуется несколько часов.
Следует отметить, что именно эта методика определения размеров частиц взята за основу Европейским стандартом по небулайзерной терапии (prEN 13544-1). Существуют и другие методы измерения частиц аэрозоля, например оптический.
Результты измерений размера частиц обычно представляются на графике интегрального и дифференцированного распределения частиц аэрозоля (например, >5 мкм, 2-5 мкм, <2 мкм). Для врача чрезвычайно важна информация, каким методом производилась оценка размеров частиц, поскольку на современном этапе она строго регламентирована (см. раздел "Выбор небулайзеров"), а результаты разных методов не всегда соответствуют друг другу. Экстраполирование результатов лечения одной группы больных на другую без четкого описания небулайзерной системы (тип небулайзера, величина остаточного объема, поток рабочего газа, время небулизации, тип используемого интерфейса и др.) в настоящее время практически лишено смысла. Без учета технических данных (около 10 параметров), предоставляемых производителем небулайзерной системы (в случае сертификации по CEN), лечение может быть не только бесполезным (например, ультразвуковые небулайзеры не рекомендуются для ингаляции будесонида), но и потенциально опасным (например, вследствие побочного действия сверхвысоких доз фармакологических препаратов и других причин).
Показания для применения небулайзеров:лекарственное вещество не может быть доставлено в дыхательные пути при помощи других ингаляторов (например, Дорназа альфа (rhDNase) применяется с специальной небулайзерной системой);
необходимость доставки препарата в альвеолы;
инспираторный поток (поток на вдохе) менее 30 л/мин;
неспособность пациента задержать дыхание более 4 с;
