Недавно мою хорошую знакомую увезли на скорой с подозрением на панкреатит. Для тех, кто не знает, что это за «зверь» — это заболевание поджелудочной железы, достаточно серьезное.
Панкреатит возникает в результате сужение протока поджелудочной железы камнями в желчном пузыре, опухолью или кистой. Если по простому, то поджелудочная начинает переваривать сама себя. Увы, болезнь может привести к летальному исходу.
Так вот, этот случай с моей подругой (кстати, у нее все хорошо) навел меня на мысль написать статью про узи поджелудочной. Ведь это обследование позволяет изучить систему поджелудочной железы, желчных путей, наличие опухолей и кист. И если вы давно не исследовали свои органы, то не ленитесь и запишитесь на ультразвук в ближайшее время.
Обследование этого органа часто назначается в составе комплексного обследования органов ЖКТ, но при необходимости может осуществляться и как отдельная процедура.
Этот орган, являясь ключевым звеном гуморальной регуляции организма, участвует в регуляции обменных процессов, вырабатывая ферменты, необходимые для пищеварения, и гормоны, действующие на уровне клеточного метаболизма.
Показания к проведению УЗИ поджелудочной железы
Поскольку функциональные нарушения поджелудочной железы сопровождаются «букетом» узнаваемой симптоматики, опытный доктор незамедлительно выдаст направление на УЗИ, услышав от пациента специфические жалобы:
- болевые ощущения в левом подреберье;
- опоясывающие боли в срединной части живота;
- расстройства пищеварения – жидкий стул, диареи невыясненного генеза, запоры (могут чередоваться или возникать систематически, но нерегулярно);
- тошнота, рвота, нередко с повышением температуры тела;
- вздутие живота, метеоризм;
- выявленное при пальпации увеличение органа или изменение его формы;
- желтушность кожных покровов;
- повышение уровня сахара в крови.
Подготовка к УЗИ поджелудочной железы
Для того чтобы исследование было достоверным, необходимо тщательно подготовиться к процедуре:
- В течение 3 дней накануне УЗИ придерживаться специальной диеты, направленной на уменьшение процессов брожения в кишечнике (запрет на употребление овощей, фруктов, молока и кисломолочных продуктов, сладостей, сдобы, хлеба, газированных напитков и бобовых);
- Проводить исследование только натощак, желательно в утреннее время. Если пациент записан на УЗИ во второй половине дня, ему нужно соблюдать главное условие – минимальный интервал между завтраком и процедурой составляет 6–8 часов;
- Отказаться от жевательной резинки и курения до исследования (утром);
- Принимать препараты, уменьшающие газообразование («Эспумизан» и его аналоги, активированный уголь, «Энтеросгель», «Полифепан» и т.п.) или ферменты («Мезим форте», «Фестал», «Панкреатин», «Креон» и т.п.).
- Если перед исследованием возникают сложности с дефекацией, можно принять слабительное средство или сделать очистительную клизму (1–1,5 л воды комнатной температуры).
Кроме того, следует соблюдать правила:
- Нельзя проводить УЗИ сразу после исследований с использованием контрастного вещества (ирригоскопия, МРТ, КТ с контрастированием), а также эндоскопических манипуляций (ФГДС, колоноскопия) – это искажает акустический ответ ультразвука, а, следовательно, и результаты наблюдения.
- Если вы принимаете какие-либо препараты в рамках действующей схемы лечения, их прием рекомендовано осуществить после окончания процедуры УЗИ.
- Накануне УЗИ запрещено принимать спазмолитики и другие лекарства, уменьшающие тонус гладкой мускулатуры.
Особенности и нормы УЗИ поджелудочной железы
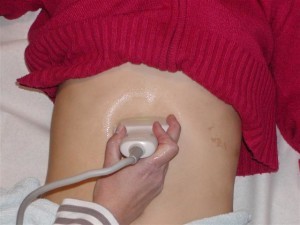 Абдоминальное УЗИ поджелудочной железы внешним датчиком
Абдоминальное УЗИ поджелудочной железы внешним датчиком
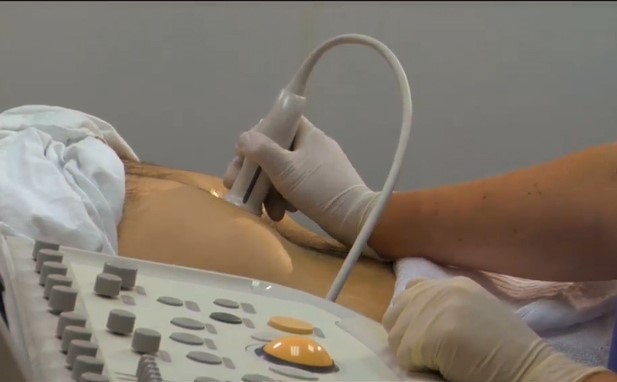
Исследование осуществляется стандартно, через брюшную стенку, наружным датчиком. Место осмотра покрывается специальным гелем для максимального контакта датчика с поверхностью кожи, после чего врач медленно перемещает прибор в центральной части живота с постепенным смещением к левому подреберью. Именно в этой проекции располагается поджелудочная железа, которая анатомически состоит из трех отделов:
- Тело (ширина до 21–25 мм), имеющее центральное расположение относительно проекции позвоночного столба, и лежащее непосредственно под желудком (отсюда и название органа);
- Головка (до 32–35 мм), незначительно выступающая вправо относительно позвоночника и граничащая с 12-перстной кишкой;
- Хвост (до 30–35 мм), отходящий к левому подреберью и селезенке.
В целом, размеры поджелудочной железы могут варьировать – для определения патологии важны верхние границы нормы. Более того, в разных медицинских источниках их предельные значения не совпадают.
К примеру, ранее ширину хвоста, превышающую 30 мм, рассматривали как отклонение. Сегодня многие гастроэнтерологи допускают нормальное увеличение этого отдела до 35 мм.
Именно поэтому величина органа – если она, конечно же, не превышает пределов нормы в существенной степени – не является ключевым признаком патологии. Важнейшее значение имеет структурная и морфологическая характеристика органа, его тканей и границ.
- Контуры железы должны быть ровными, четкими, с хорошей визуализацией как основных отделов органа, так и крючковидного отростка с перешейком.
- Однородность структуры с незначительными «погрешностями» в виде включений до 3 мм свидетельствует об отсутствии патологий.
- Эхогенность паренхимы (ткань железы) здорового органа не нарушена и соответствует ткани печени и селезенки.
- Вирсунгов проток должен хорошо визуализироваться, не будучи при этом расширенным.
УЗИ поджелудочной железы при панкреатите
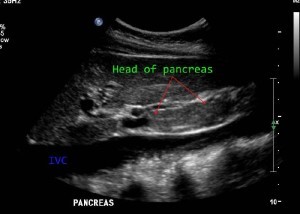 Выявление панкреатита на снимке УЗИ поджелудочной железы
Выявление панкреатита на снимке УЗИ поджелудочной железы
Острые и хронические воспаления поджелудочной железы — самые распространенные заболевания среди обследуемых. Панкреатит развивается преимущественно диффузным путем, и сопровождается общим увеличением размеров органа, изменением эхогенности, расширением вирсунгова протока.
При развитии острого панкреатита патологическое состояние усугубляется – отек распространяется на прилежащие ткани, нарушается четкость контуров железы, происходит значительное расширение вирсунгова протока, сдавливание чревных сосудов.
Острое состояние в отсутствие своевременной медицинской помощи опасно осложнениями, протекающими в виде некротизации (распада ткани) или абсцесса. Первый признак некротических изменений – визуализация псевдокист на УЗИ.
Хронические панкреатиты имеют свою специфическую картину УЗ-наблюдения – незначительное увеличение органа, нарушение четкости его контуров, неоднородность паренхимы и неравномерное расширение вирсунгова протока.
Нередки случаи локального воспаления, острого или хронического, при котором на УЗИ отмечаются все вышеперечисленные признаки, но в пределах отдела или фрагмента железы.
В этом случае необходимо точно диагностировать первопричину и дифференцировать абсцесс или воспаление от опухоли.
УЗИ поджелудочной железы при опухолях
Доброкачественные образования поджелудочной железы весьма разнообразны. Они классифицируются в соответствии с их гистологическим строением – гемангиомы (сосудистые), фибромы и липомы (соединительно-тканные), аденомы и цистоаденомы (эпителиальные), инсуломы (железистые) и др.
Увеличиваясь в размерах, подобные патологии визуализируются на УЗИ, как образования с ровными контурами. Определить клеточное строение опухоли на УЗИ проблематично, поэтому необходимы дополнительные процедуры – КТ, МРТ, эластография и т.п.
Ультразвуковое наблюдение хорошо себя зарекомендовало в определении кист поджелудочной железы – благодаря жидкостному наполнению образование хорошо визуализируется, что позволяет получить информацию о характере содержимого, размерах, наличию перегородок.
Ультразвуковое исследование занимает ведущее место в первичном обнаружении раковых опухолей поджелудочной железы. Существуют признаки, по которым опытный специалист может сделать предварительные выводы о степени малигнизации (озлокачествления) образования.
В первую очередь врач исследует регионарные (ближайшие) лимфоузлы на предмет их увеличения, изменения структуры, метастазирования. Оценивает четкость контуров образования – малигнизированные опухоли часто имеют неровные, нечеткие контуры.
Как правило, требуется дополнительное сканирование сосудов – допплерография – поскольку раковые опухоли характеризуются повышением интенсивности кровотока прилежащих участков.
УЗИ желчного пузыря с определением функции
При выявлении панкреатита врач обычно проверяет состояние желчного пузыря – эти два органа не только «связаны» общим протоком, но и находятся в функциональной зависимости друг от друга.
Часто хронический панкреатит провоцируется нарушениями нормальной моторики желчного пузыря; иногда, напротив, воспаление железы может повлечь за собой развитие острого холецистита.
В утренние часы, натощак, пузырь хорошо визуализируется, будучи наполнен желчью. Это полый орган, размерами от 3х6 до 5х10 см. В норме он не должен иметь перегибов, аномалий строения. Толщина стенок – до 4 мм. О развитии холецистита свидетельствует увеличение размеров пузыря и утолщение стенок вследствие отека.
В полости желчного пузыря при УЗ-наблюдении можно обнаружить камни, как единичные, так и множественные. На стенках органа могут наблюдаться образования – полипы.
Для оценки функционального состояния желчного пузыря УЗИ наблюдение проводят в 4 этапа:
- натощак;
- спустя 10 минут после пробного приема пищи;
- два контрольных наблюдения с интервалом в 15 минут.
При сохранении нормальной моторики желчный пузырь в течение 45 минут обследования должен сократиться на 60–70 %. Несоответствие показателей норме – признак нарушения сократительной функции органа.
