Поджелудочная железа (ПЖ) представляет собой продолговатый, призматический по форме непарный многодольчатый орган, расположенный забрюшинно и лежащий почти поперёк задней стенки брюшной полости. Она располагается перед позвоночным столбом, позади желудка в забрюшинном пространстве и простирается от двенадцатиперстной кишки до ворот селезёнки. Это расположение обычно соответствует позвонкам L I-II. Длина органа колеблется от 10 до 23 см, ширина 3-9 см, толщина 2-3 см. Масса поджелудочной железы составляет в среднем 60-80 г. Максимальной массы железа достигает к 25-40 годам, к старости масса снижается до 50-60 г. В поджелудочной железе условно различают головку, тело и хвост. Головка поджелудочной железы располагается в дуге двенадцатиперстной кишки, соединяясь особенно тесно с нисходящей её частью. На границе между нисходящей и нижней частью двенадцатиперстной кишки и головкой поджелудочной железы имеется щель, через которую проникают верхние брыжеечные артерия и вена. Позади головки поджелудочной железы расположены крупные кровеносные сосуды: нижняя полая вена, правая почечная вена и начальная часть воротной вены. Справа от воротной вены в жёлобе, образуемом головкой поджелудочной железы и задней поверхностью нисходящей части двенадцатиперстной кишки, лежит общий желчный проток (d. choledochus), который, соединяясь здесь с протоком поджелудочной железы (d. pancreaticus), вступает в двенадцатиперстную кишку в косом направлении с образованием расширения - ампулы.
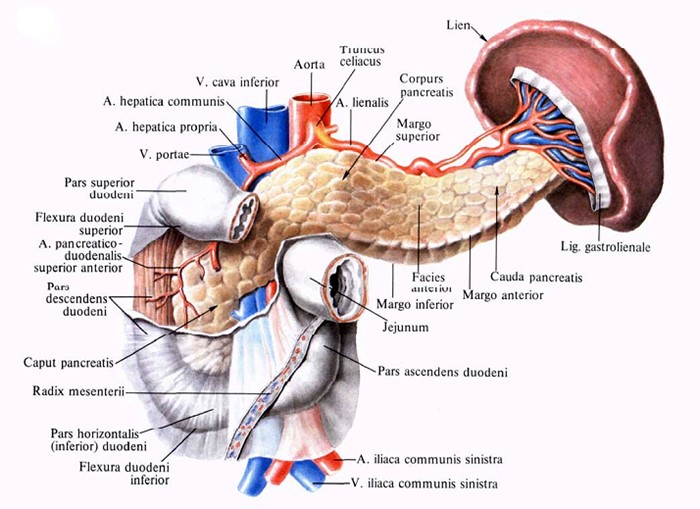
Поджелудочная железа, pancreas; двенадцатиперстная кишка, duodenum, и селезёнка, lien; вид спереди.
В нижней части задней поверхности головки поджелудочной железы находится крючковидный отросток - processus uncinatus Winslow. Передняя поверхность тела обращена к задней поверхности желудка, так что между ними в норме образуется щелевидная сальниковая сумка.
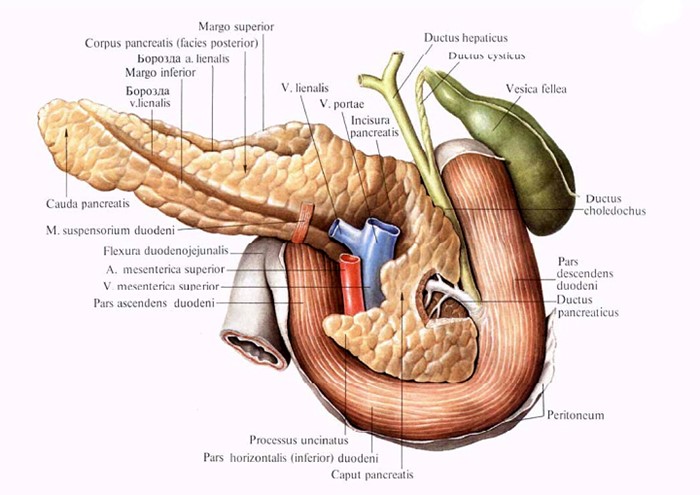
Поджелудочная железа, pancreas; двенадцатиперстная кишки, duodenum;
желчный пузырь, vesica fellea, и желчные протоки; вид сзади.
Сальниковая сумка имеет вид узкой щели, расположенной во фронтальной плоскости между желудком спереди и задней брюшной стенкой сзади. Передняя стенка этой сумки - задняя стенка желудка, выше его переднюю стенку образует малый сальник, а ниже та начальная часть большого сальника, которая, перебрасываясь с большой кривизны желудка, по пути прирастает к поперечной ободочной кишке в виде желудочно-ободочной связки. Задняя стенка сальниковой сумки - париетальный листок брюшины, покрывающий заднюю брюшную стенку и забрюшинные органы верхнего отдела брюшной полости: поджелудочную железу, верхний полюс левой почки, левый надпочечник и крупные сосуды (аорту и нижнюю полую вену). Сверху сальниковая сумка ограничена Спигелиевой и левой долями печени и нижней поверхностью диафрагмы. Нижней границей сальниковой сумки служит поперечная ободочная кишка и её брыжейка. Влево сальниковая сумка подходит к селезёнке и её связкам. Вправо сальниковая сумка открывается отверстием, которое ограничено спереди - печёночно-дуоденальной связкой, сзади - париетальным листком брюшины, покрывающим нижнюю полую вену и верхний полюс правой почки, и печёночно-почечной связкой. Сверху сальниковое отверстие ограничено Спигелиевой долей печени и снизу стенкой верхней части двенадцатиперстной кишки. Сальниковое отверстие сообщает сальниковую сумку с подпечёночным пространством.
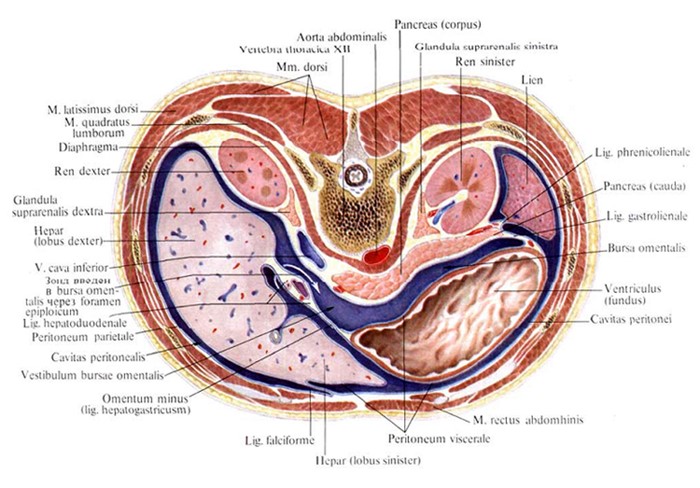
Горизонтальный срез туловища на уровне XII грудного позвонка (брюшина синего цвета).
Задняя поверхность тела поджелудочной железы соприкасается с забрюшинной клетчаткой, с верхним полюсом левой почки и надпочечником. Между телом поджелудочной железы и клетчаткой располагаются брюшная аорта, чревное сплетение и селезёночные сосуды. Хвост поджелудочной железы обычно узкий, закруглённый на конце, поднимается несколько кверху и достигает ворот селезёнки, покрывая переднюю поверхность левой почки и её кровеносные сосуды. Одна треть поджелудочной железы лежит вправо от срединной линии и две трети - влево от неё.
Паренхима поджелудочной железы состоит из двух видов ткани, которые обеспечивают как внешнесекреторную, так и внутрисекреторную деятельность органа. Экзокринная часть поджелудочной железы (панкреоциты) сосредоточена в дольках или ацинусах, расположенных вдоль внутридольковых разветвлений панкреатических протоков, эпителий которых также выполняет секреторную функцию. Каждая долька поджелудочной железы состоит из 5-8 клеток, расширенных у основания и суженных в апикальной части, обращенных в просвет ацинуса. Дольки разделены прослойками рыхлой соединительной ткани, в которых проходят кровеносные и лимфатические сосуды, нервные волокна и выводные протоки.
Проток поджелудочной железы проходит через всю длину поджелудочной железы от хвоста до головки. Он заключён полностью в ткань железы и расположен ближе к её задней поверхности. Он может иметь прямое или извитое направление и на всём протяжении принимает секрет из боковых ответвлений. Длина главного протока - 15-25 см, ширина у взрослого человека составляет 3-4 мм, изменяясь в сторону увеличения от хвоста к головке, а также с возрастом.
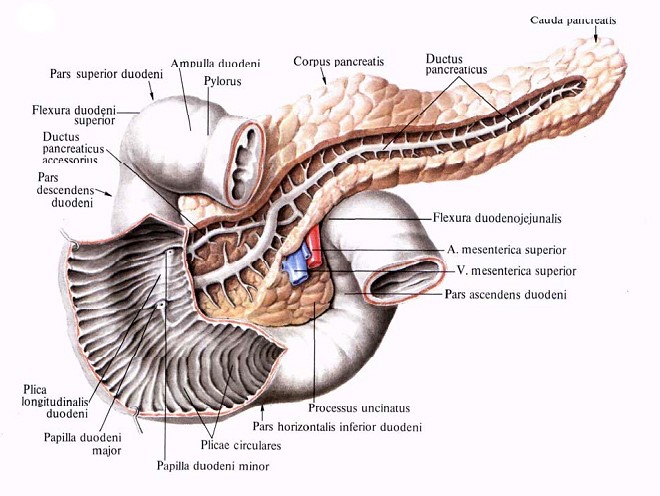
Поджелудочная железа, pancreas, и двенадцатиперстная кишка, duodenum; вид спереди.
(Протоки поджелудочной железы отпрепарированы в толще железы:
передняя стенка части двенадцатиперстной кишки вскрыта.)
Вместе с дистальным отделом общего желчного протока проток поджелудочной железы впадает в большой сосочек двенадцатиперстной кишки (БСДК, papilla duodeni major), через который экскрет поджелудочной железы вместе с желчью поступает в просвет двенадцатиперстной кишки. В головке поджелудочной железы проток может соединяться с добавочным протоком, который иногда совсем отсутствует или впадает в двенадцатиперстную кишку отдельно от протока поджелудочной железы на 2-3 см выше на небольшом сосочке (papilla duodeni minor). БСДК, или фатеров сосочек, расположен на слизистой оболочке медиальной стенки двенадцатиперстной кишки в 3-10 см от привратника в конце так называемой продольной складки. В большинстве случаев БСДК расположен выше середины нисходящей части двенадцатиперстной кишки, но иногда может располагаться в нижней (6%) и в верхней части (4%). Знание этих вариантов расположения БСДК важно как в хирургии желчных путей, так и в хирургии желудка (развитие панкреатита при осложнённом техническом исполнении резекции желудка при верхнем расположении БСДК).
БСДК в норме выглядит как небольшой конический бугорок на продольной складке, хорошо заметный между циркулярными складками кишки. Различают три формы БСДК: конусовидная, цилиндрическая и точечная (Назаренко П.М. 1968). Однако чаще это образование имеет форму полуконуса или полуцилиндра длиной от 3 до 18 мм, расположенного параллельно длиннику кишки (Анихонова М.Д. 1960). Извне, через стенку кишки, удаётся пропальпировать сосочек в виде тугой бородавки. Пальпация затруднена в случаях вмешательства при остром панкреатите. Облегчить его местонахождение может помочь осторожное зондирование. Нормальные размеры БСДК: длина 3 мм, ширина 4 мм, высота 1-7 мм.
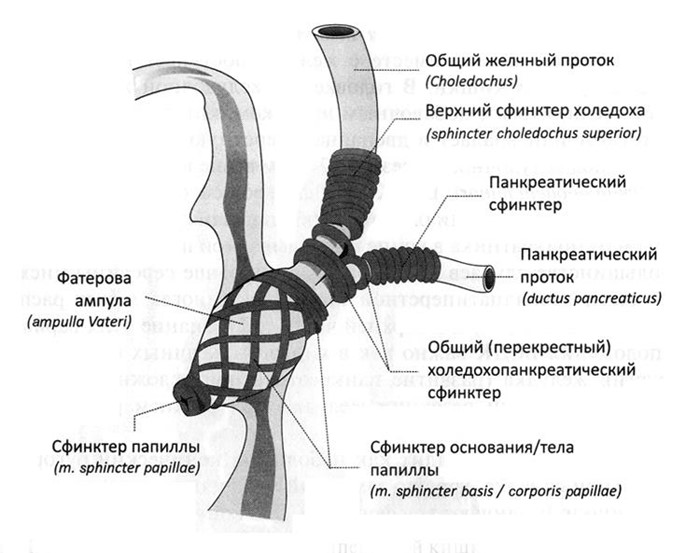
Большой сосочек двенадцатиперстной кишки
БСДК содержит сложный сфинктерный аппарат, состоящий из мощного циркулярного мышечного слоя, расположенного вокруг устья общего желчного протока, из менее мощного мышечного слоя вокруг устья главного панкреатического протока, а также из циркулярно и продольно идущих волокон вокруг ампулы. Функционирование мышечного образования в дистальном отделе общего желчного протока (ОЖП) на уровне БСДК - так называемого сфинктера Одди, регулирующего темп истечения панкреатического экскрета и желчи - имеет значение для поступления этих секретов в двенадцатиперстную кишку. БСДК работает по принципу отсасывающей помпы, ритмично открываясь каждые 6-12 с. Период расслабления ампулы зависит от объёма поступающего сока: он может удлиняться вдвое. Ритмичное функционирование сфинктерного аппарата БСДК предупреждает поступление дуоденального содержимого в протоки, а также желчи в проток поджелудочной железы.
В 30% случаев на 3-4 см выше БСДК открывается дополнительный проток поджелудочной железы, называемый санториниевым. Он, как правило, связан анастомозом с протоком поджелудочной железы, чем и объясняется, наряду с анатомическими вариантами, что нет 100% вероятности развития острого панкреатита при блокаде БСДК камнем, рубцом или опухолью. Анатомически взаимоотношения конечных отделов общего желчного протока и протока поджелудочной железы могут быть различными. По данным A. Robson (1904), различают четыре типа взаимоотношений:
- I тип - оба протока впадают в кишку совместно, образуя общую ампулу. При этом типе сфинктер Одди охватывает в конце оба протока и полностью их закрывает при сокращении. Этот тип встречается в 55% случаев;
- II тип - оба протока соединяются вблизи двенадцатиперстной кишки. Общая ампула при этом отсутствует, и устья протоков сливаются в слизистой оболочке кишки, в области большого сосочка двенадцатиперстной кишки. Этот тип наблюдается в 33,6% случаев;
- III тип - общий желчный проток и проток поджелудочной железы впадают в двенадцатиперстную кишку отдельно друг от друга на расстоянии 3-4 мм. Этот тип составляет около 4% случаев;
- IV тип - оба протока сливаются друг с другом на большом расстоянии от большого сосочка двенадцатиперстной кишки.
Поджелудочная железа и забрюшинные отделы двенадцатиперстной кишки залегают в ложе из фасций брюшинного происхождения. Заднюю стенку его составляют фасция Тольдта, а переднюю - наслоенная брыжейка (или её производные) толстой кишки. Соединительнотканная клетчатка в этом ложе рыхло соединяет фасциальные листки, что способствует быстрому распространению экссудата при деструктивном панкреатите в пределах самого ложа, а также в сообщающийся с ним правый и левый параколон. Форма затёков зависит от особенностей расположения фасциальных листков. При локализации очага деструкции в головке поджелудочной железы экссудат, задержавшись сначала в пределах панкреатодуоденального комплекса, затем может без особого препятствия опускаться в правый параколон, то есть в щель, расположенную между фасцией Тольдта сзади и восходящей ободочной кишкой с её брыжейкой спереди. При локализации очага деструкции в средней части тела поджелудочной железы экссудат может накапливаться в пределах средней части корня брыжейки поперечной ободочной кишки и начала брыжейки тонкой кишки. Распространению в правый параколон в этом случае препятствует забрюшинная связка двенадцатиперстной кишки (Бондарчук О.И. 1992). При локализации очага деструкции в левой части поджелудочной железы экссудат может распространяться в левый параколон. При поражении всей железы экссудат может занимать все эти пространства.
Следует различать два слоя параколон: передний и задний. Они разделены фасцией Тольдта. Задний описан Стромбергом, носит его имя и содержит жировую клетчатку. Передний параколон описал О.И. Бондарчук (1992). Передний параколон ограничен сзади фасцией Тольдта, а спереди восходящей или нисходящей ободочной кишкой с их фиксированными брыжейками. Он заполнен рыхлой соединительнотканной клетчаткой и в отличие от заднего параколона сообщается с ложем, в котором залегает двенадцатиперстная кишка и поджелудочная железа. Именно поэтому имеется беспрепятственная возможность распространения экссудата в передний параколон.
Если рассматривать фасциальные листки панкреатодуоденальной зоны, идя сзади наперёд, то можно определить следующий порядок их залегания:
- фасция;
- фасция Тольдта (первичная париетальная брюшина);
- задний листок собственной фасции двенадцатиперстной кишки и поджелудочной железы (первичная висцеральная брюшина);
- передний листок собственной фасции панкреатодуоденального комплекса (также первичная висцеральная брюшина).
Кроме описанных фасциальных образований, следует учитывать наличие нижней забрюшинной связки двенадцатиперстной кишки, натянутой между нижней поверхностью нижней горизонтальной части кишки и корнем брыжейки тонкой кишки. Эта треугольной формы связка со свободным правым краем заполняет угол между нижней частью двенадцатиперстной кишки и верхней частью тонкой кишки.
М.И. Прудков и A.M. Шулутко (2001) из интересов хирургической тактики предлагают клетчаточное пространство делить на несколько зон: перипанкреатическая клетчатка, непосредственно контактирующая с поджелудочной железой, и ретроперитонеальное клетчаточное пространство, условно разделённое позвоночником и брыжейкой ободочной кишки на левый верхний квадрант, левый нижний квадрант, правый верхний квадрант, правый нижний квадрант и их комбинации. Наиболее сложный по форме - правый верхний квадрант, включающий в себя клетчатку, расположенную вокруг головки поджелудочной железы, по ходу печёночно-дуоденальной связки, а также узкое забрюшинное пространство под малым сальником между левой долей печени и позвоночником.
А.Г. Кригер (2004) предлагает делить забрюшинную клетчатку на 6 зон:
- 1-я зона - клетчатка средостения;
- 2-я зона - область забрюшинного пространства, ограниченная диафрагмой сверху слева, позвоночником медиально и боковой брюшной стенкой латерально, поперечной плоскостью снизу. Включает парапанкреатическую клетчатку в области тела и хвоста поджелудочной железы, часть брыжейки ободочной кишки и брыжейки тонкой кишки;
- 3-я зона - включает околоободочную клетчатку нисходящей толстой кишки;
- 4-я зона - клетчатка около головки поджелудочной железы и часть брыжейки ободочной кишки и брыжейки тонкой кишки;
- 5-я зона - включает околоободочную клетчатку восходящей ободочной кишки;
- 6-я зона - область ниже крестцово-подвздошных сочленений, представленная тазовой клетчаткой.
Поджелудочная железа не имеет собственных крупных артериальных сосудов. Она кровоснабжается многочисленными ветвями от печёночной, селезёночной и верхней брыжеечной артерий. Источники кровоснабжения разные для головки, тела и хвоста. От печёночной артерии у левого края печёночно-дуоденальной связки отходит желудочно-двенадцатиперстная артерия (a. gastroduodenalis), которая делится на правую желудочно-сальниковую артерию (a. gastroepiploica dextra) и верхнюю панкреатодуоденальную артерию (a. pancreaticoduodenalis superior), которая уже в свою очередь делится на две ветви и образует полную дугу по передней и задней поверхности поджелудочной железы. Нижняя панкреатодуоденальная артерия отходит от верхней брыжеечной артерии (a. mesenterica superior) и также имеет переднюю и заднюю ветви. Эти артерии окружают головку поджелудочной железы. Тело и хвост кровоснабжаются веточками от селезёночной артерии. Кровь оттекает по венам в систему воротной вены. Вены впадают или непосредственно в воротную вену, или в селезёночную и верхнюю брыжеечную вены, идущие параллельно одноимённым артериям. Расположение поджелудочной железы, тесная связь её протоковой системы с желчевыводящей системой, прилегание к желудку и двенадцатиперстной кишке, крупным ветвям чревного ствола и воротной вены создают условия для вовлечения этих образований в патологические процессы, происходящие в органе. И наоборот, расстройства кровообращения, возникающие в прилежащих сосудистых регионах, неизбежно сказываются на структуре и функции поджелудочной железы.
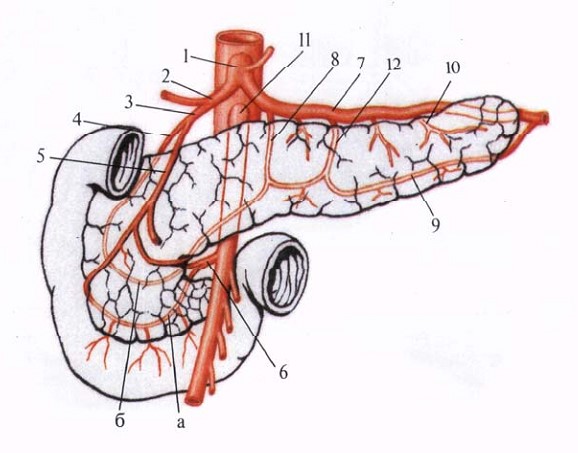
Кровоснабжение поджелудочной железы (полусхематично).
1 - truncus coeliacus; 2 - a. hepatica communis; 3 - a. gastroduodenalis; 4 - a. pancreaticoduodenalis superior posterior;
5 - a. pancreaticoduodenalis superior anterior; 6 - a. pancreaticoduodenalis inferior; а - r. anterior, б - r. posterior;
7 - a. lienalis; 8 - a. pancreatica dorsalis; 9 - a. pancreatica inferior; 10 - a. caudae pancreatis;
11 - a. mesenterica superior; 12 - a. pancreatica magna.
Лимфатические сосуды поджелудочной железы анастомозируют с лимфатическими сосудами двенадцатиперстной кишки, желчного пузыря и общего желчного протока, что играет роль в переходе инфекции с одного органа на другой. Обширная сеть лимфатических сосудов, дренирующих интерстиций поджелудочной железы непосредственно в систему грудного протока, создаёт значительное поле резорбции. Из него продукты распада тканей, биологически активные вещества и несекретированные в кишку ферменты поджелудочной железы быстро попадают в циркулирующую кровь, повреждая лёгкие и воздействуя на микроциркуляцию малого и большого круга кровообращения. Другой путь резорбции - через систему воротной вены. Именно эти особенности обеспечивают быстрое развитие тяжёлой эндогенной интоксикации, которая определяет приоритетные органные повреждения (лёгкие, печень, миокард) и общие реакции организма в ответ на поступление факторов панкреатической агрессии.
Иннервация поджелудочной железы осуществляется парасимпатической и симпатической нервной системой, обеспечивая непосредственное участие нервных влияний на функции этого органа. Симпатические волокна участвуют преимущественно в регуляции тонуса кровеносных сосудов поджелудочной железы, а парасимпатические - в её экзокринной деятельности, прежде всего в выделении ферментов. В поджелудочной железе не проявляется антагонистического влияния симпатической и парасимпатической нервной систем. Обилие нервных образований, объединяемых в так называемое чревное, или солнечное, сплетение (plexus coeliacus), расположенное сразу за железой, создаёт возможность интенсивной ноцицептивной импульсации, нейровегетативных и гемодинамических расстройств, моторно-эвакуаторных нарушений желудка и кишечника.
Внешнесекреторная, или экзокринная, деятельность поджелудочной железы сводится к секреции панкреатического сока, богатого ферментами и бикарбонатами, что обеспечивает расщепление пищи до частиц, способных всасываться в кишечнике. Секрецию разделяют на экболическую (секреция ферментов и аминокислот) и гидрокинетическую (секреция воды, бикарбонатов, хлоридов и других электролитов). В целом экзокринная деятельность проявляется выделением в двенадцатиперстную кишку до 1,5-2 л панкреатического сока, имеющего основную реакцию рН 8,4-8,8 и содержащего 15 ферментов, которые могут обеспечить переваривание всех питательных веществ, поступающих с пищей: протеолитические (эндопептидазы: трипсин, химотрипсин, эластаза, коллагеназа, промежуточная эндопептидаза; экзопептидазы: карбоксипептидаза А и Б, аминопептидаза; нуклеазы: рибонуклеаза, дезоксирибонуклеаза), липолитические (липаза, фосфолипаза А и В, холестеролэстераза, липопротеинлипаза, эстеразы), гликолитические (а-амилаза).
Секреция воды, бикарбонатов и основных ферментов поджелудочной железы (амилазы, липазы, трипсина) регулируется либо нейровегетативным путём - через парасимпатическую иннервацию (система блуждающего нерва), либо гуморальным - под действием энтерогормонов. Поступление желудочного сока, содержащего соляную кислоту, в двенадцатиперстную кишку резко возбуждает выделение панкреатического сока, что объясняется образованием в слизистой оболочке двенадцатиперстной кишки секретина, который вызывает выделение жидкой части поджелудочного сока и бикарбонатов и потенцирует действие другого энтерогормона - холецистокинина (панкреозимина), который в свою очередь стимулирует секрецию и выделение ферментов. Алиментарная активация секреции холецистокинин-панкреозимина под влиянием белков и жиров происходит также через слизистую оболочку двенадцатиперстной кишки. Действие этого энтерогормона осуществляется его прямым влиянием на ацинарные клетки и трофическим воздействием на поджелудочную железу. Наконец, на поджелудочную железу оказывает стимулирующее влияние пептидный гормон гастрин, который вырабатывается в норме в светлых клетках антрального отдела желудка. Действие гастрина осуществляется в основном опосредованно через стимуляцию секреции соляной кислоты, он, подобно холецистокинин-панкреозимину, улучшает трофику поджелудочной железы.
Ферменты образуются в ацинарных клетках, жидкая часть сока и электролиты вырабатываются клетками протоков, а мукоидная жидкость - слизистыми клетками протока поджелудочной железы. Из клеток ферменты поступают в межклеточные пространства дольки, в систему протоков, а также в кровь. Активность ферментов, поступающих в кровь, в нормальных условиях имеет постоянное значение. Поджелудочная железа вырабатывает и антиферменты (ингибиторы ферментов), принимающие участие в регуляции активности панкреатического сока.
В двенадцатиперстную кишку протеолитические ферменты поступают в неактивной фазе. Трипсиноген активизируется энтерокиназой, выделяемой слизистой оболочкой двенадцатиперстной кишки и переходит в активный трипсин. Активизируют трипсин также соли кальция, бактерии и цитокиназа, выделяемая погибшими и повреждёнными клетками. Химотрипсиноген и карбоксипептидаза активизируется только в присутствии трипсина. Липаза выделяется тоже в неактивном состоянии. Под влиянием желчи и желчных кислот она становится активной и расщепляет нейтральные жиры на жирные кислоты и глицерин. Амилаза выделяется в активном состоянии. Она участвует в переваривании углеводов. Амилаза вырабатывается не только поджелудочной железой, но также слюнными и потовыми железами, печенью и лёгочными альвеолами.
Протеолитические ферменты (протеазы) не только участвуют в пищеварении, но и обладают кининогеназным действием, вызывая образование вазоактивных полипептидов (кининов) из плазменных и тканевых кининогенов. Кининовая система осуществляет гуморальную регуляцию гемодинамики, свёртывания крови, фибринолиза, секреторного процесса и функции почек. Функция ферментов строго специфична. Панкреатический сок начинает интенсивно выделяться в двенадцатиперстную кишку примерно через 2-5 мин после еды. Наибольшее напряжение секреторной деятельности железы возникает в период пищеварения, примерно через 1-3 ч после приёма пищи, чему предшествует увеличение кровенаполнения поджелудочной железы. Эти обстоятельства имеют большое значение в патогенезе острого панкреатита. Голодание приводит к снижению объёма сока и концентрации в нём ферментов.
Работами академика И.П. Павлова и его учениками было установлено, что различная по составу пища вызывает выделение разнообразного по объёму и содержанию ферментов панкреатического сока. Наиболее сильным возбудителем панкреатической секреции служит соляная кислота, а также другие кислоты, причём отделение сока тем больше, чем выше концентрация кислоты. Желудочное содержимое с высокой кислотностью, поступая в двенадцатиперстную кишку, будет давать более обильную панкреатическую секрецию, чем желудочное содержимое с пониженной кислотностью. С учётом этой закономерности при развитии ОП для создания функционального покоя поджелудочной железы используется активная антацидная терапия блокаторами Н2-рецепторов и/или ингибиторами Н+-, К+-АТФазы.
Эндокринная деятельность поджелудочной железы в основном реализуется в островках Лангерханса, расположенных большей частью в её хвосте. Форма островков чаще шаровидная. У взрослого человека их поперечник составляет 120-600 мкм, количество - в среднем около 1,5 млн, суммарная масса - 1-3,5% всей массы поджелудочной железы. Островки состоят из нескольких вариантов клеток, окружены соединительно-тканной оболочкой, обильно снабжены кровеносными капиллярами и нервными волокнами. Бета-клетки островков выделяют гормон инсулин, альфа-клетки - глюкагон, D-клетки вырабатывают соматостатин, РР-клетки - панкреатический полипептид. Вырабатываются также липокаин и калликреин.
Инсулин снижает концентрацию глюкозы в крови, способствует отложению гликогена в печени, поглощению его тканями. Глюкагон - антагонист инсулина, он вызывает распад гликогена в печени и выделение глюкозы в кровь. Секреция их определяется концентрацией глюкозы в крови.
Липокаин регулирует жировой обмен и отложение жира в печени; калликреин - сосудистый гормон, который принимает участие в регуляции кровообращения: расширяет сосуды, снижает артериальное давление, увеличивает минутный объём сердца. Некоторые авторы относят калликреин к ферментам протеазам и называют его фермент-гормоном. Природа и место выработки, а также роль липокаина и калликреина ещё окончательно не расшифрованы, но связь их с функцией поджелудочной железы очевидна.
Регуляция секреторной функции поджелудочной железы осуществляется тремя взаимосвязанными механизмами: интрацеллюлярным, нервным и гормональным. Нервные и гормональные механизмы реализуются в три фазы секреции панкреатического сока: сложнорефлекторную, желудочную и кишечную. Условнорефлекторными раздражителями секреции служат вид и запах пищи, безусловнорефлекторными - процесс жевания и глотания. Желудочная фаза секреции связана с попаданием пищи в желудок. Раздражение и растяжение его, особенно пилорической части, способствует выделению поджелудочной железой воды и ферментов. Связано это с действием гастрина, секретируемого слизистой оболочкой желудка. Кишечная фаза обеспечивается гуморальными факторами: секретином и холецистокинином (панкреозимином). Они выделяются слизистой оболочкой проксимальных отделов тонкой кишки.
Сложные взаимоотношения между выделяемыми поджелудочной железой ферментами, проферментами, ингибиторами и стимуляторами при развитии острого панкреатита создают сложную, ещё недостаточно изученную реакцию («метаболический кошмар»), что приводит не только к глубоким нарушениям процессов пищеварения и обмена веществ, но и к самоперевариванию ткани железы и окружающих тканей и органов, вызывающих необратимые, трудно поддающиеся коррекции изменения.
Оглавление Следующая страница>>>
(c) allsurgery.ru 2011
