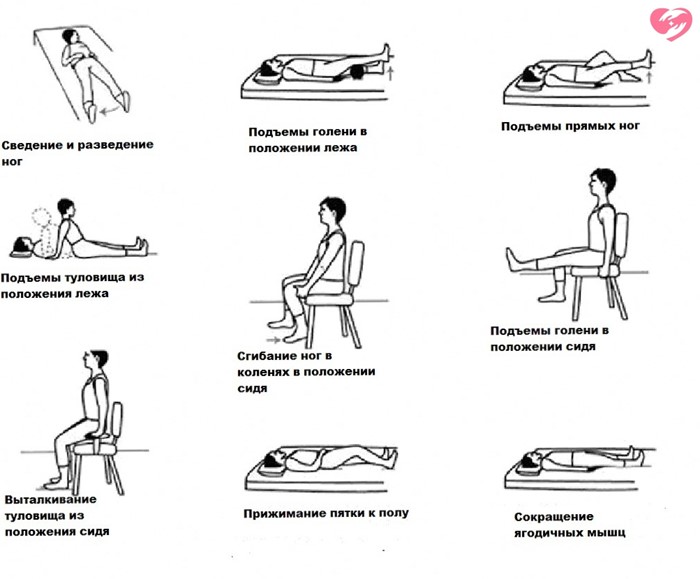
Перелом шейки бедра — это огромная проблема для пожилых людей. Эта травма является одной из основных причин, которые приводят в этом возрасте к инвалидности. Единственным лечением, которое способно поставить человека на ноги — это эндопротезирование тазобедренного сустава с правильной последующей реабилитацией. И далее мы подробно опишем каждый ее нюанс.
Когда хирурги заменяют человеку его собственный поврежденный тазобедренный сустав на металлическую конструкцию, им приходится отодвигать мышцы и связки, травмировать некоторые капилляры. Чтобы впоследствии все эти структуры сформировали вокруг нового сочленения прочный каркас, не давая ему ни вывихнуться, ни сдвинуться, ни придавить нервы, нужно соблюдать определенные правила и выполнять упражнения.
Как происходит заживление
Тазобедренный сустав является самым крупным суставом во всем теле: ему нужно выдерживать весь вес и, кроме того, выполнять около 40% всех движений, которые совершает человек. Это, в основном, движения бедра взад-вперед и в стороны, а также его вращения. Также этот сустав участвует во вращении всего туловища.
Все движения возможны благодаря большому количеству мышц. Они, словно веером, расходятся от тазобедренного сустава, прикрепляясь к его структурам. Между мышцами проходят нервы и сосуды. А чтобы бедренная кость не «выскакивала» из вертлужной впадины, ее крепит такой же «веер» из связок. Между отдельными связками и мышцами имеются образования, напоминающие небольшие капсулы сустава. Они нужны для уменьшения трения структур при выполнении движений.
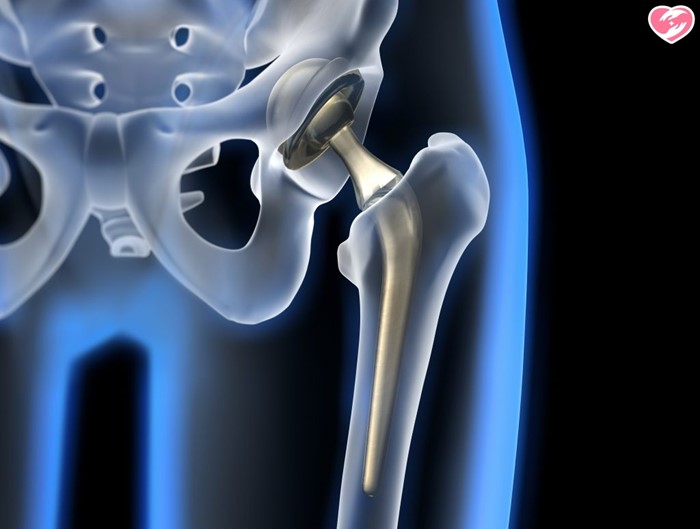
Когда сустав «приходит в негодность» и нуждается в замене, то есть протезировании, хирурги делают следующее. Для того, чтобы добраться до сустава, от фасций освобождаются 2 большие мышцы (средняя и большая ягодичные), крепящиеся к бедренной кости. Их отодвигают и разводят тупым инструментом, то есть мышечные пучки, хоть и не разрезаются, оказываются разъединенными. Затем рассекается одна слизистая сумка и делается разрез в малой ягодичной мышце, а потом – в суставной сумке. Разрезается бедренная кость на уровне ее шейки, после чего она изымается из мягких тканей бедра. На место удаленной кости ставится и фиксируется искусственный сустав. Сшиваются все разрезы мышц.
Чтобы обеспечить нормальную функцию нового сустава, нужно, чтобы хорошо и правильно срослись мышцы, подвергавшиеся разрезанию и разъединению. Делать это они будут в том случае, если:
- не будет повреждена оболочка мышечных волокон: прямо под ней лежат клетки-сателлиты (спутники), которые превращаются в новые мышечные клетки. Если оболочка будет повреждена, вместо мышечного волокна образуется рубец;
- восстановится нормальное кровоснабжение разрезаемых или раздвигаемых волокон;
- появятся новые веточки нервов в этой области;
- поврежденные мышцы постоянно будут находиться в напряжении.
Эти условия будут выполнены, если:
- нагрузку временно возьмут на себя те мышцы этого же бедра, которые не повреждались;
- будут трудиться мышцы стопы и голени, улучшая в этой ноге кровообращение.
Что нужно для успешного восстановления
Чтобы реабилитация после эндопротезирования тазобедренного сустава прошла успешно, нужно соблюдать такие правила:
- забыть про лень, если Вы хотите, чтобы родственник восстановился менее, чем за год, а не растянул этот процесс на неопределенное время, попутно «заработав» депрессию;
- начинать реабилитационные мероприятия нужно сразу же после восстановления адекватного сознания в первые послеоперационные сутки. Первые действия абсолютно несложны;
- важен комплекс мер: не так, что сегодня выполняется только дыхательная гимнастика, а завтра – упражнения мышц оперированной ноги, а каждый день – разнообразные действия;
- выполняемые действия должны быть последовательны: в первый день после операции можно выполнять один вид нагрузки, потом – другой, но «перескоков» быть не должно;
- реабилитационные мероприятия должны выполняться непрерывно. Длительные перерывы недопустимы.
Чем грозит отсутствие правильной реабилитации
Если реабилитация после эндопротезирования не проводится вовсе или выполняется без необходимой последовательности, травмированные мышцы теряют тонус, в местах разрезов могут формироваться рубцы. Если конечность не напрягать, связки также заживут в растянутом положении. Это приведет к:
- вывиху головки протеза;
- перелом кости возле протеза;
- воспаление одного или нескольких нервов, расположенных возле протеза.
Планирование реабилитационных мероприятий
Реабилитационный период после эндопротезирования длится около года. Условно он делится на 3 периода:
Ранний период. с первого дня после операции до 3 послеоперационных недель. Его условно делят на 2 двигательных режима:
- Щадящий: 1-7 сутки послеоперационного периода. В это время происходит вызванное операцией воспаление раны;
- Тонизирующий: 7-15 сутки. В это время заживает послеоперационная рана.
Их оба полностью курирует врач восстановительной медицины.
Поздний период. Проводится вначале в условиях кабинета ЛФК поликлиники по месту жительства, куда человек должен обратиться сразу после выписки из стационара. Далее комплекс упражнений продолжают выполнять дома. Оптимально, если родственники оперированного будут помогать выполнять разработку сустава, поощрять его и не давать ему пропускать занятия.
Делится на 2 двигательных режима: 1) раннего восстановления: 15-60 сутки, когда происходит «утилизация» костных структур; 2) позднего восстановления: с 45-60 до 90 суток, когда восстанавливается внутренняя структура бедренной кости.
Отдаленный период. 3-6 месяцы, когда бедренная кость принимает свою окончательную форму и структуру. Его целесообразно проводить в специализированных санаториях или лечебницах.
Программу индивидуальных занятий составляет или врач-реабилитолог, или врач ЛФК стационара, где проводилась операция. Перед тем, как разработать комплекс упражнений, они должны ознакомиться с историей болезни, где описаны нюансы проведения операции, поговорить с больным, узнать о его состоянии здоровья и перенесенных заболеваниях. Также врач восстановительной медицины должен посмотреть на объем движений в оперированной конечности и переносимость физических нагрузок.
Предоперационная реабилитация

Если от начала заболевания тазобедренного сустава до выполнения его протезирования прошло много времени, то реабилитация должна начаться еще до операции. Объясняется это тем, что из-за длительно существующей боли человек щадит ногу, в результате мышцы этой конечности гипотрофируются, что приводит к:
- ограничению подвижности в тазобедренном суставе;
- перекос таза в одну сторону;
- нарушение ходьбы;
- уменьшению выраженности выпуклости позвоночника вперед;
- появлению сколиоза.
Поэтому в предоперационном периоде таких длительно болеющих коксартрозом людей, в основном, пожилого и старческого возраста, нужно готовить. Для этого:
- проводят обучение использованию костылей, чтобы сформировать правильную походку без опоры на больную ногу;
- выполняют электромиостимуляцию обеих ягодичных областей и бедер с двух сторон. Она предполагает наложение электродов специального аппарата на двигательные зоны нужных мышц, после чего, под действием тока, они сокращаются;
- выполняют упражнения: сгибание и разгибание стопы, вставание с постели так, чтобы не получилось чрезмерного сгибания в тазобедренном суставе;
- обучают глубокому и диафрагмальному дыханию;
- проводят терапию, улучшающую состояние сердечно-сосудистой системы.
Реабилитация в стационаре – ранний этап восстановительных мероприятий
Этот этап, хоть и полностью проходит в больнице, всегда вызывает много вопросов. И врачи, которые постоянно заняты, не всегда полно и вразумительно на них отвечают. Поэтому мы подробно рассмотрим каждый шаг.
Цели периода
На этом этапе нужно:
- создать условия для образования новых сосудов, которые станут питать сустав;
- обеспечить условия для заживления шва;
- избежать осложнений: тромбоза, инсульта, застойного воспаления легких, пролежней, нагноения раны;
- научиться правильно вставать, садиться в кровати, ходить.
Что делать в первый день?
Реабилитация после эндопротезирования тазобедренного сустава начинается с первых минут после того, как человек проснулся после наркоза. Она заключается в:
- шевелении пальцами больной ноги: каждые 10 минут;
- сгибании и разгибании пальцев оперированной ноги: 6 подходов в час;
- надавливании обеими пятками на кровать в течение 6 раз. Носки смотрят вверх, стопы параллельны друг другу;
- движении руками: вращении кистями, сгибании в локтях, подъеме плеч, махами руками;
- напряжении (без сгибания и другого движения) ягодиц, бедра и голени – но только со здоровой стороны. Это называется изометрическим напряжением.
Через 2-3 часа в движение нужно вовлечь голеностопный сустав оперированной ноги: здесь выполняются легкие сгибания-разгибания, вращения стопой по часовой и против часовой стрелки.
Проследите за мочеиспусканием оперированного родственника: он должен помочиться в ближайшие 1-2 часа после операции. Если он не может этого сделать даже при включенном кране с водой (пока еще не в туалете, а на утку или судно), обязательно скажите дежурному медперсоналу. Больному поставят мочевой катетер и выведут мочу.
Дыхательная гимнастика
Первое дыхательное упражнение выполняется как можно раньше в положении лежа. Больной лежит, руки – или вдоль туловища, или расставлены в стороны. Делается глубокий вдох – живот «как шарик». Выдох – живот расслабляется.
Когда больному разрешат садиться (как сидеть – смотрите в разделе «16 важных правил раннего периода»), дыхательная гимнастика расширяется. Для этого нужны или воздушные шарики, которые человек будет надувать 1 раз в 3 часа. В первый день можно «обойтись» трубочкой, опущенной в стакан с водой: через нее нужно будет выдувать воздух.
Вибрационный массаж
В сидячем же положении, с наклоненной головой больного, выполняйте вибромассаж грудной клетки. Для этого нанесите на кожу грудной клетки со стороны спины камфорное масло, разотрите спину круговыми движениями. Потом положите на спину сбоку от позвоночника ладонь одной руки, а кулаком другой руки выполняйте по своей ладони легкие удары. «Проработать» грудную клетку нужно в направлении снизу вверх.
Психологические моменты

Любящим родственникам не стоит ждать, пока их пожилой прооперированный родитель сам изъявит желание приступать к выполнению простейших упражнений – нужно сделать это самим, его конечностями. Пожилые люди часто после стрессов, одним из которых и является операция, подолгу лежат в апатии, могут даже впасть в депрессивное состояние. В процессе занятий с ними, когда от работающих мышц в мозг поступит поток импульсов, выработаются эндорфины, и такое настроение пройдет.
Обезболивание
Хирург, проводивший операцию, в своем листе назначения, который он пишет медсестрам, указывает назначенные препараты (антибиотики, кроворазжижающие лекарства) и кратность их введения. Насчет обезболивающих средств прописывается: по требованию, но не больше такого-то количества в сутки. Поэтому медсестра будет спрашивать у пациента, вводить препарат или нет. А когда боль будет усиливаться, нужно не терпеть, а позвать ее для своего пожилого родственника.
Профилактика тромбоза
Это очень важный аспект, и вот почему. Вены нижних конечностей обладают большой растяжимостью: если человек опускает ноги ниже уровня сердца, в этих венах остается почти ½ всей имеющейся крови. Для того, чтобы дойти до сердца, эта кровь должна подниматься против силы тяжести, поэтому она делает это медленно, а «прокачивают» ее наверх мышцы ног.
Если человек мало двигается и почти все время сидит, в венах ног образуются все условия для образования там тромбов. Риск тромбообразования увеличивается, при варикозной болезни, когда в венах появляются «мешочки», удобные для оседания тромбов. Эти тромбы могут «отлетать» и попадать вместе с кровотоком в артерии легких или мозга, но это частично предупреждается мышцами голени, которые имеют определенный тонус даже во время отдыха и сна.
Во время анестезии – общей или спинальной – эти мышцы искусственно расслабляются до максимально возможного состояния. Стенку вен уже ничего не держит, и если там были тромбы, они «отклеиваются» и свободно «висят» в крови. Человек встает на ноги – и тромб пускается в путешествие. Он может попасть в крупную ветвь легочной артерии, что является смертельно опасным, может закупорить и одну из артерий мозга. Именно поэтому после эндопротезирования у пожилых людей очень высок риск инсульта .
К счастью, его можно снизить. Для этого:
- Перед операцией нужно купить эластичные бинты, которые отдают вместе с больным в операционную. Когда хирург заканчивает операцию, его помощники забинтовывают обе ноги: так создается подобие того мышечного тонуса, который всегда имеется у мышц голени.
- Перед тем, как садиться в кровати или вставать после операции, нужно убедиться, что ноги родственника хорошо забинтованы.
- При подготовке к операции нужно обязательно сдавать анализ крови на свертываемость (коагулограмму), и если там показатели больше, чем норма, обязательно пройти курс лечения. Для этого могут назначаться антиагреганты («Аспирин» и подобные), а также местное лечение (обработка ног гепариновым гелем или «Лиотоном»). Не нужно идти на операцию, пока показатель МНО не будет достигать 0,9-1 ЕД.
- В послеоперационном периоде обязательно введение кроворазжижающих препаратов («Клексан», «Эноксипарин» и других) в течение не менее 10 суток, а лучше – до 14 суток под контролем коагулограммы и времени свертывания (этот анализ берется из пальца).
Диета
В первые дни, когда возможна послеоперационная атония кишечника, в рационе должны быть только жидкие и полужидкие легкоусваиваемые блюда. Это овощные супы с перетертыми овощами и мясом, вторые бульоны, слизистые каши с перемолотым на блендере куриным мясом или нежирной говядиной.
Далее диета расширяется, но, во избежание обострения заболеваний пищеварительного тракта, сюда не должны входить копчености, жареные и содержащие маринады и острые соусы блюда. Переедать сладостей при таком малоподвижном образе жизни также не рекомендуется – в кишечнике усилятся процессы брожения.
Когда можно сидеть и вставать?

Это должен сказать врач, исходя из конкретной ситуации. В некоторых случаях это можно делать спустя 6-8 часов, но обычно – только на следующий день.
16 важных правил раннего периода
- Первые 5 суток спите только на спине.
- В конце первого дня можно поворачиваться на бок, но только с помощью медработника и только на здоровый бок.
- Лежа на боку, прокладывайте между ног небольшую подушку, чтобы ягодичные мышцы все время были в тонусе. Больную ногу не сгибайте больше, чем на 90°: колено этой ноги находится ниже уровня пояса – не вровень и не выше.
- Лежа на спине, не кладите ноги друг на друга или очень близко: небольшая клиновидная подушка должна быть проложена между ними.
- При лежании на спине, кладите под колено небольшой валик: это поможет облегчить боль. Еще 1 валик или скрученное полотенце положите с внешней стороны оперированного бедра – оно не даст ноге переразогнуться. Эти валики периодически нужно убирать. Полностью избавиться от них можно будет только через 1-1,5 месяца.
- Чтобы понять, правильно ли лежит нога, применяйте тест большого пальца. Для этого положите большой палец на оперированную ногу, ближе к ее внешней поверхности. Если колено находится с внешней стороны от большого пальца (то есть правое – еще правее или левое – еще левее), то все правильно, и мышцы ноги не перенапрягаются.
- На живот можно будет повернуться через 5-8 суток.
- Резких поворотов и вращений в тазобедренном суставе быть не должно.
- Присаживаться на корточки еще долго будет нельзя.
- Перед тем, как лечь на спину или сесть, нужно немного разводить ноги в стороны.
- Можно садиться только на стулья такой конструкции, которые не дадут коленям быть выше уровня пупа, но обеспечат прямой угол между сидением и тазобедренным суставом.
- Больничная обувь должна быть без задника.
- При переобувании в уличную обувь, оперированному человеку нужно помочь. Если это невозможно, он сам должен это делать только с помощью ложки.
- В кровати нужно будет садиться с помощью рук.
- Если нужно что-то достать из ножного конца кровати (например, одеяло), лучше попросить помощи, так как садиться можно, а вот наклоняться ниже уровня пупка – нельзя. Если помочь некому, придется брать желаемое, встав с кровати.
- Ходить – только без опоры на оперированную конечность.
Что делать на вторые сутки после операции?
Дыхательная гимнастика, вибрационный массаж и медикаментозное лечение проводятся в том же объеме. Именно в этот день большинству прооперированных людей разрешают первый раз встать. Как это сделать – читайте в разделе ниже.
К упражнениям, описанным выше, добавляются следующие:
Тонизирующий период
Он начинается с 7 суток и в идеале проводится в специальном реабилитационном отделении, под контролем врача-реабилитолога и инструктора ЛФК.
В этот период двигательный режим расширяется: человек уже может тренироваться ходить 3-4 раза в день. Как только он сможет в спокойном темпе двигаться более, чем трижды в день по 15 минут, в реабилитационную программу включаются занятия на велотренажере. Они проводятся по 10 минут однократно в день, потом по 10 минут двукратно, начиная со скорости 8-10 км/ч с постепенным добавлением силовой нагрузки. Велотренировки выполняются под контролем пульса и артериального давления.
Упражнения выполняются те же, что и в предыдущем периоде, только увеличивается количество их подходов.
В этот же период обучают ходить по лестнице.
Как ходить по лестнице
- Возьмитесь за перила рукой со здоровой стороны.
- При подъеме вверх сначала шагает здоровая нога, потом – больная, потом – костыль (на этом этапе это оба костыля, сложенные вместе).
- При спуске: шагает костыль, потом – оперированная нога, потом – здоровая нога.
Когда снимают швы
Это делается на 12-14 сутки. Через 1-2 дня после снятия швов можно полноценно помыться под душем.
Когда выписывают
При неосложненном течении послеоперационного периода выписка проводится на 14-21 сутки. Если больной сильно ослаблен или в данном стационаре так принято, его могут еще на 1-2 недели перевести в реабилитационное отделение.
Подготовка дома перед приездом оперированного родственника
Чтобы не случилось травматизации оперированной ноги, перед выпиской пожилого родственника домой нужно подготовить к этому квартиру (дом):
Желательно приобрести функциональную кровать, у которой можно поднять подголовник, а также поменять (с помощью рычажка) высоту. Стандартные модели таких кроватей оснащены колесами, поэтому, при покупке б/у модели важно проверить, чтобы хорошо работал тормоз, иначе оперированный родственник рискует упасть. Оптимально, если кровать будет оснащена надкроватной рамой с подвесным треугольником, за который можно браться и садиться
Перед приездом уберите все ковровые дорожки, за которые можно было бы зацепиться костылем. Если пол холодный, лучше постелить ковер, который будет «в натяжку» — так, чтобы нельзя было зацепиться
Одного стульчака мало, чтобы обеспечить угол менее 90 градусов между бедром и туловищем. Поэтому нужно приобрести дополнительную полужесткую накладку
Их нужно вбить в стены: на стене возле ванны, с двух сторон от унитаза, в коридоре, где человек обувается (на низкий стул садиться ему нельзя в течение года)
Человеку в течение года придется мыться сидя, поэтому в душевой кабине или ванне должен быть или стул с нескользящими ножками, или доска, прикрепленная так, чтобы обеспечить угол сгибания тазобедренного сустава менее 90 градусов
Они должны быть жесткие или полужесткие, достаточной высоты
Перила вдоль лестницы
Если их не было, их нужно будет установить
Поздний этап восстановления
Поздний период реабилитации после эндопротезирования тазобедренного сустава начинается с 15 послеоперационных суток.
С самого начала периода подключают массаж больной ноги: мягкие ткани оперированного бедра прорабатывают аккуратными, не травмирующими движениями, которые не должны вызывать боль.
Запреты этого периода:
- Еще нельзя сгибать ногу так, чтобы между бедром и телом угол был менее 90°.
- Оперированную ногу нельзя поворачивать внутрь (чтобы большой палец был направлен в сторону противоположной пятки) и ставить (и класть) близко к здоровой ноге.
- Спать на здоровом боку – запрещается.
- Нельзя переносить вес тела на больную ногу.
- На низком стуле сидеть противопоказано.
- Запрещены тренировки, которые сопровождаются болью. При занятиях и ходьбе допустимо только легкое ощущение дискомфорта, которое проходит после 2-3-минутного отдыха.
- Противопоказано длительное (более 40 минут) сидение, а также сидение со скрещенными ногами.
- Компрессионное белье или эластичные бинты должны помогать надевать родственники. Иначе уже начавший фиксироваться искусственный сустав может вывихнуться, из-за чего последует новая операция.
- Противопоказано хождение без опоры.
Самостоятельно мыть посуду, готовить «быстрые» блюда, опираясь на костыль, уже можно.
К упражнениям из прежнего периода добавляются и более сложные:
- И.п. лежа на спине. Согнутыми в коленных суставах ногами выполняйте движения, имитирующие езду на велосипеде.
- И.п. на спине. Согните в колене ногу, подтяните ее к животу, на 5 секунд зафиксируйте руками. Повторите с другой ногой.
- И.п. лежа на животе. Сгибайте и разгибайте ноги в коленях, избегая появления боли.
- И.п. на животе. Поочередно поднимайте прямые ноги.
- И.п. лицом к спинке кровати, держась за нее руками. В медленном темпе поднимайте то одну, то другую ногу.
- И.п. то же. Стоя на одной ноге, отведите вторую ногу в сторону. Повторите то же самое с другой ногой.
- И.п. то же. Поочередно сгибайте ноги в коленях и в таком положении отводите их назад. Тазобедренный сустав должен немного разгибаться.
Через месяц после уверенной ходьбы с костылем можно пробовать заменить костыль тростью.
Отдаленный реабилитационный период
Он начинается с 90 суток после операции. Через 4-6 месяцев уже можно будет ходить без костыля или трости (точную цифру скажет врач). Дыхательная гимнастика в этом периоде уже не проводится, а вот ЛФК и физиотерапия являются неотъемлемыми составляющими выздоровления.
Из физиотерапевтических процедур рекомендуют:
- жемчужные или кислородные ванны;
- аппликации на область оперированного сустава парафина или озокерита;
- подводный душ-массаж;
- лазеротерапия;
- бальнеотерапия.
К предыдущим упражнениям добавляйте новые: