Симптомы, лечение и диета при реактивном панкреатите у детей

Реактивный панкреатит у детей -это патологический процесс в поджелудочной железе, возникающий при воспалительных процессах в организме. Выявлено, чем меньше возраст ребенка, тем меньше выражены специфические симптомы.
Причины
Именно организм маленьких детей восприимчив к тяжелым воспалительным процессам, поэтому любое заболевание может вызвать панкреатит.
К наиболее распространенным причинам поражения поджелудочной железы относят:
- Употребление жирной пищи, продуктов, содержащих красители и консерванты;
- Пищевое отравление;
- Интоксикация лекарственными препаратами;
Виды
Различают такие виды панкреатита:
Симптомы
Реактивный панкреатит у детей протекает легче, чем у взрослых людей.

Прежде всего, появляются диспепсические симптомы:
- сухость во рту,
- тошнота,
- рвота,
- метеоризм,
- нарушение частоты и характера стула.
При осмотре можно выявить обложенность языка. Общие симптомы включают:
- повышение температуры тела,
- головную боль,
- слабость,
- сонливость,
- снижение массы тела.
Реактивный панкреатит у ребенка протекает без локального болевого синдрома. Пациент может пожаловаться на боль во всех отделах брюшной полости. Это связано с несовершенством механизмов нервной регуляции у детей. Стертость клинической картины приводит к неправильной постановке диагноза, лечение также не соответствующее.
Диагностика
Для постановки диагноза используют данные клинического осмотра, жалобы, проводят лабораторные (общеклинические исследования крови и мочи, биохимическое исследование крови) и инструментальные методы исследования.
Для инструментальной диагностики применяют:
- ультразвуковое исследование поджелудочной железы,
- ангиографию,
- контрастную рентгенографию,
- КТ,
- МРТ.

Лечение
Лечение заболевания проводится в условиях стационара. В первые дни прием пищи исключают. Это обеспечивает покой для поджелудочной железы. Рекомендовано щелочное питье, в расчете 5 мл/кг. Только на третий день осуществляют постепенный переход на полноценное питание (диета №5).
Лечение реактивного панкреатита преимущественно симптоматическое. Реактивный панкреатит у ребенка требует назначения витаминов и укрепляющего лечения. Диета щадящая, с исключением жирной жареной пищи, копченостей. В острую стадию проводят внутривенную инфузионную терапию. Для снятия болевого синдрома применяют спазмолитическое лечение – спазмалгон, Но-шпа.
Профилактика
Каждый родитель хочет, чтобы его дети были здоровыми. Поэтому, нужно уделить особое внимание рациону и предотвращению частых воспалительных заболеваний. Диета, подобранная соответственно возрасту и тяжести заболевания может не только предотвратить повреждение поджелудочной железы, но и облегчить состояние уже возникшего заболевания.
При выявлении реактивного панкреатита необходимо немедленно начинать лечение, чтобы избежать перехода заболевания в хроническую форму.
Питание
Здоровая диета ребенка требует соблюдения следующих условий:
- Частое дробное питание 5-6 раз в сутки;
- Блюда должны быть приготовлены в протертом виде;
- Рекомендовано преобладание белковой пищи в рационе (нежирное мясо, рыба, творог);
- Исключить сдобу, жирное мясо, жареные продукты, насыщенные овощные бульоны, специи, консервацию, колбасы (диета №5).
Реактивный панкреатит у детей встречается при многих патологических состояниях, может протекать скрыто, и прикрываться масками других заболеваний. Важно обращаться за медицинской помощью, как только появились первые симптомы и проводить дезинтоксикационное лечение.
Автор. Никулина Наталья Викторовна,
специально для сайта Moizhivot.ru
Полезное видео о проблемах желчного пузыря и поджелудочной железы
Гастроэнтерологи в вашем городе
Реактивный панкреатит у детей: симптомы и лечение
Из-за специфической природы панкреатит не относят к детским заболеваниям. Часто к хроническому или острому панкреатиту приводят возрастные приобретенные проблемы системы пищеварения.
У детей чаще диагностируют реактивный (вторичный) панкреатит, как следствие других заболеваний или появившийся на фоне отравления пищей.
Функция поджелудочной железы
Когда пища проходит в кишечник, поджелудочная железа выбрасывает сок, который растворяет белки, углеводы и жиры. Растворяясь, питательные вещества всасываются в стенки кишечника и оттуда поступают в кровь, вместе с которой и разносятся по организму. При воспалении поджелудочной железы, нарушается ее пищеварительная функция, вызывая спазм выводных протоков. В результате поступившая пища не переваривается как надо, а напрямую выводится вместе с калом.
Условия возникновения реактивного панкреатита

В поджелудочной железе воспаляется один или несколько участков в ответ на следующие неблагоприятные воздействия:
- инфекции (энтеровирус, герповирус, гепатит, эпидемический паротит, цитомегаловирус, мононуклеоз, сальмонеллез, ОРВИ, пневмония и др.);
- паразитарные инфекции (описторхоз, аскаридоз);
- заболевания ЖКТ (гастриты, дуодениты, холециститы, дисбактериоз);
- сепсис;
- эндокринные патологии;
- повышенная ферментативная активность панкреатического сока (из-за нерационального характера питания);
- травмы живота;
- нарушена микроциркуляция на фоне пищевых аллергических заболеваний;
- токсическое воздействие препаратов (нестероидные противовоспалительные препараты, фуросемид, цитостатики, кортикостероиды);
- отток панкреатического сока нарушен (аномалии в анатомическом строении и сдавливание протоков в поджелудочной железе, патологии в желчевыводящих путях или в двенадцатиперстной кишке).
При нарушении оттока выработанных ферментов – агрессивной жидкости, она не уходит из поджелудочной железы и «переваривает» ее ткань.
Неправильное введение прикорма ребенку на первом году жизни, перекармливание нарушают работу пищеварительной системы, так как незрелая поджелудочная железа просто не справляется с перевариванием новых продуктов в большом объеме. Поэтому прикорм малышам вводим постепенно и в небольших количествах!
Реактивный панкреатит занимает промежуточное состояние в классификации панкреатитов и эволюционирует либо в сторону восстановления поджелудочной железы, либо же ведет к деструкции органа.
Симптомы у детей

За счет того, что поджелудочная железа расположена за желудком поперек верхней части живота, почти на позвоночнике, при воспалении возникают характерные опоясывающие боли. У детей часто боль носит стертый характер без четкой локализации, поэтому родители и слышат жалобу на то, что болит в животе.
Реактивный панкреатит проявляет себя следующими симптомами:
- нарушение функционирования поджелудочной железы ведет к раздражению кишечника и у ребенка – частый жидкий стул с капельками жира;
- постоянная боль в пупочной области, живота, которая отдает в спину;
- возрастание температуры тела до 37–37,5 °C;
- тошнота, рвота чаще у детей школьного возраста;
- потеря веса на фоне частого жидкого стула;
- потеря аппетита;
- сухость слизистых оболочек рта и белый налет на языке;
- возрастающая интоксикация организма, синюшность ногтей и губ;
- ребенок плаксивый, беспокойный.
Если у ребенка болит живот – это серьезный повод показаться гастроэнтерологу, который назначит нужные обследования и только тогда поставит диагноз. Сочетание постоянных болей в животе с указанными симптомами, требует неотложной медицинской помощи.
Методы диагностирования
Диагноз реактивного панкреатита складывается из клинических симптомов заболевания, инструментальных исследований и лабораторных анализов:
- пальпация живота для определения области локализации боли;
- общий анализ и биохимия крови – для установления воспаления и активности панкреатического сока (ферментов трипсина, липазы, амилазы);
- общий анализ мочи – показывает уровень диастазы;
- липидограмма и копрограмма – показывает активность эластазы-1 и оценивает экзокринную секрецию;
- УЗИ брюшной полости – обнаруживает отек и увеличение поджелудочной железы из-за воспаления, а также неоднородность ткани;
- в редких случаях назначают МРТ брюшной полости.
Способы лечения
При подозрении у ребенка реактивного панкреатита врач направляет его для лечения в стационар. В домашних условиях заболевание не лечат.
Лечение реактивного панкреатита, прежде всего, направлено на устранение причин, которые вызвали его развитие. Чтобы ликвидировать нарушение микроциркуляции в поджелудочной железе и снизить агрессивность повреждающих факторов, ребенку прописывают постельный режим и функциональный покой железы (отмена питания на 1–2 дня). В это время ребенка поят щелочной минеральной водой, а после назначается щадящая диета для снижения пищевой стимуляции поджелудочной железы.
- Синдром боли устраняют анальгетиками и спазмолитиками.
- Для снятия интоксикации вводится раствор глюкозы, плазма, РЕОСОРБИЛАКТ.
- Проводится инфузионная терапия лекарствами, которые обладают антиферментной активностью (АПРОТИНИН) и улучшают микроциркуляцию (КУРАНТИЛ, ТРЕНТАЛ).
- Назначают препараты, которые понижают желудочную секрецию (ФАМОТИДИН) и антисекреторные средства (ПИРЕНЗЕПИН, ДАЛАРГИН).
- Вместе с питанием подключают препараты, содержащие ферменты (ПАНКРЕАТИН).
- В некоторых случаях применяют антигистаминные средства, глюкокортикоидные гормоны и антибиотики.
- Для нормализации состояния поджелудочной железы регулируют отток панкреатического секрета. Для этого назначают спазмолитики и прокинетики (ДЮСПАТАЛИН, ТРИМЕДАТ).
Если не удается прекратить деструкцию поджелудочной железы или появляется риск развития панкреонекроза, тогда показано хирургическое вмешательство.
Поэтому реактивный панкреатит у детей: симптомы и лечение которого, выявлены и устранены вовремя, сдвигается в сторону восстановления состояния поджелудочной железы.
Профилактические меры
Профилактика снижает развитие реактивного панкреатита, а если болезнь уже присутствует, то не допускает обострений.
- Не перекармливайте ребенка и не кормите насильно. Пища усваивается только под аппетит.
- Из рациона исключите соленую, жирную, острую, копченую пищу, фастфуд. Не разрешайте ребенку перекусывать чипсами, снеками, шоколадом и конфетами, печеньями.
- Не давайте газированные напитки.
- Не запускайте лечение инфекционных и паразитарных заболеваний.
- Не лечите ребенка самостоятельно, необоснованное применение лекарственных препаратов ухудшает состояние организма.
- Если ребенок перенес реактивный панкреатит, то ему рекомендуют щадящую диету № 5.
Спасибо, что поделились с друзьями!
Признаки и причины развития реактивного панкреатита у детей
Содержание статьи
Поджелудочная железа ребенка – очень восприимчивый орган, и порой, употребляя даже самые полезные и хорошие продукты, может возникнуть воспаление поджелудочной железы или так называемый реактивный панкреатит. Дело в том, что поджелудочная железа ребенка реагирует буквально на все, начиная от стресса и перенесенного ОРВИ, заканчивая перееданием каких-либо продуктов.
Что такое реактивный панкреатит у детей?
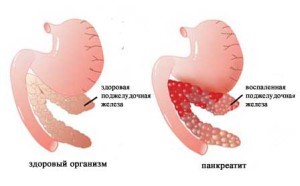 Панкреатит – это одно из самых распространенных воспалительных заболеваний поджелудочной железы среди взрослых и детей. У данного заболевания есть острая и хроническая форма. Существует очень много различных причин, по которым происходит воспаление этого органа.
Панкреатит – это одно из самых распространенных воспалительных заболеваний поджелудочной железы среди взрослых и детей. У данного заболевания есть острая и хроническая форма. Существует очень много различных причин, по которым происходит воспаление этого органа.
Реактивный панкреатит у детей это несколько отличная от основной форма заболевания – это спазм протоков поджелудочной железы, из-за которого ферменты не попадают в пищеварительный тракт, остаются внутри железы и буквально переваривают ее изнутри. На фоне этого начинается воспалительный процесс. Развивается такая форма панкреатита на фоне каких-либо воспалительных процессов в организме – любые перенесенные инфекции, стрессы, переедание, отравление и т.д..
Самые популярные причины развития реактивного панкреатита у детей
- Неправильное питание или резкая смена питания. Например, когда наступает лето, родители дают ребенку в большом количестве каких-то фруктов или ягод.
- Чрезмерное употребление продуктов с раздражающим действием. Например, газировки, копчености, соления, фаст-фуд, фрукты с высоким содержанием кислоты и т.д.
- Пищевые отравления.
- Лактазная недостаточность.
- Аллергия на определенные пищевые продукты или лекарства.
- Врожденные аномалии органов пищеварения.
- Заболевания органов пищеварительной системы.
- Травмы в области живота и спины.
- Инфекционные болезни.
- Прием антибиотиков.
- Сильный стресс.
Симптомы реактивного панкреатита у детей
 Чтобы отличить реактивный панкреатит от острой и хронической формы панкреатита, необходимо знать симптомы каждого. Симптомы реактивного панкреатита схожи с симптомами острого. Острый панкреатит выявить не сложно, он характеризуется сильной болью в верхней части живота. Могут отдавать в спину или иррадировать по всему животу, из-за чего маленькие дети часто не могут точно сказать, где именно болит.
Чтобы отличить реактивный панкреатит от острой и хронической формы панкреатита, необходимо знать симптомы каждого. Симптомы реактивного панкреатита схожи с симптомами острого. Острый панкреатит выявить не сложно, он характеризуется сильной болью в верхней части живота. Могут отдавать в спину или иррадировать по всему животу, из-за чего маленькие дети часто не могут точно сказать, где именно болит.
Также симптомами острого панкреатита могут быть:
- Тошнота.
- Повышение температуры тела.
- Диарея.
- Плаксивость, раздражительность, слабость и т.д.
Как только вы заметили эти симптомы, незамедлительно обращайтесь к врачу.
Хронический панкреатит, в отличие от острого, заметить не так просто, потому что он, зачастую, не проявляет себя долгое время, пока не случится обострение. Но родителям достаточно знать основные факторы, которые могут привести к заболеванию, они описаны выше (питание, болезни и т.д.).
Симптомы хронического панкреатита могут быть следующие:
- Боль в области верхней части живота или пупка. Может отдавать в спину.
- Аллергические высыпания на коже.
- Потеря массы тела, отсутствие аппетита, хронический запор или понос.
- Повышенная утомляемость, плаксивость.
Диагностика острого и хронического панкреатита
 Чтобы диагностировать острый и хронический панкреатит, необходимо сделать биохимический анализ крови. Во время обострения или острого течения болезни в крови повышается уровень ферментов поджелудочной железы – амилазы, липазы, трипсина и др. Кроме того, необходимо сделать УЗИ органов брюшной полости. При острой форме видно увеличение размера органа из-за его отека, а при хронической видны плотные участки, замещенные соединительной тканью.
Чтобы диагностировать острый и хронический панкреатит, необходимо сделать биохимический анализ крови. Во время обострения или острого течения болезни в крови повышается уровень ферментов поджелудочной железы – амилазы, липазы, трипсина и др. Кроме того, необходимо сделать УЗИ органов брюшной полости. При острой форме видно увеличение размера органа из-за его отека, а при хронической видны плотные участки, замещенные соединительной тканью.
Кроме того, врач может назначить анализ кала для определения наличия в нем жира, крахмала, белковых волокон.
Лечение панкреатита
 Лечение реактивного панкреатита проводится также как и острого. В первую очередь, необходимо исключить факторы-причины, придерживаться строгой диеты, и обеспечить полный покой для органа. А также, при необходимости, врач пропишет дополнительный прием препаратов от рвоты, диареи, прием ферментов и обезболивающих.
Лечение реактивного панкреатита проводится также как и острого. В первую очередь, необходимо исключить факторы-причины, придерживаться строгой диеты, и обеспечить полный покой для органа. А также, при необходимости, врач пропишет дополнительный прием препаратов от рвоты, диареи, прием ферментов и обезболивающих.
В зависимости от степени серьезности заболевания, врач индивидуально прописывает ребенку диету. Чаще всего в такую диету входят:
- Протертое овощное пюре;
- Постное мясо;
- Нежирный творог;
- Овощные супы и т.д.
- Питаться необходимо 5-6 раз в день небольшими порциями.
В самом начале поджелудочной железе необходим полный покой, поэтому в первые несколько дней применяется лечебное голодание. В это время прописывается только лечебная вода, вроде Боржоми – пить ее необходимо в теплом виде, без газа, 5-6 раз в сутки. На 3-4-й день добавляется в рацион небольшое количество еды и с каждым днем количество еды увеличивается.
Запрещенные продукты при панкреатите
Вне зависимости от формы панкреатита, нельзя давать ребенку следующие продукты:
- Все блюда, содержащие жирное мясо или птицу (свинина, баранина, утка, гусь) – наваристый бульон, котлеты и т.д.;
- Все блюда, содержащие жирные сорта рыбы (осетрина, карп, пангасиус и др.);
- Копчености, колбасы, консервы;
- Газировки;
- Мороженое;
- Сдоба;
- Соленья;
- Шоколад;
- Грибы;
- Сало;
- Черный хлеб;
- Холодные блюда и напитки;
- Сыры фрукты и овощи во время обострения.
